受精障害の改善
顕微授精(ICSI)でも受精障害が起きる完全受精障害の頻度は1~5%であり、初回の顕微授精で完全受精障害が起きた場合、2回目の顕微授精で再び受精障害となる確率は約13%と言われています。
常は精子と卵子が結合すると精子内の卵活性化因子が卵子に作用することで反復したカルシウムイオンの上昇が生じ、卵子減数分裂の停止を解除する因子が活性します。顕微授精の受精障害の原因について調べた報告では、顕微授精後に受精していない卵子の受精障害の原因の43%は精子側の卵活性化因子の異常と考えられています。
精子の卵活性化因子異常による顕微授精後の受精障害卵に対しては、理論上顕微授精とカルシウムイオノフォアを用いた人為的卵活性化処理の併用が有用とされており、卵活性化処理をしなかった顕微授精での平均受精率が30%以下であった症例において、次回顕微授精施行時の受精率は卵活性化処理(-)群16.2%、処理(+)群58.2%という報告があります。
DNA断片化の可能性が低い精子の選択
女性において加齢に伴い卵巣機能が低下し、染色体異常の卵子が増加することは広く知られるようになりましたが、実は男性でも加齢に伴い精子の数や運動率が低下し、DNAが損傷した精子の頻度も高くなるため受精能力が低下していきます。
また、精子DNA断片化は、胚齢3日目以降に負の影響を与えることが知られており、胚盤胞まで胚発育しない場合には適切な精子を選択することで治療効果が改善される可能性があります。
DNA断片化、損傷がおきていない可能性が高い精子を選別するためには以下の方法があります。
PICSI
| 正常な成熟精子は卵子と受精するため卵丘細胞複合体に存在するヒアルロン酸に結合するための因子が発現しており、この因子が発現している精子はDNA断片化の割合が低いことが報告されています。ヒアルロン酸に結合した正常性の高い精子を選択することで体外受精における妊娠率の改善に役立ちます。 | 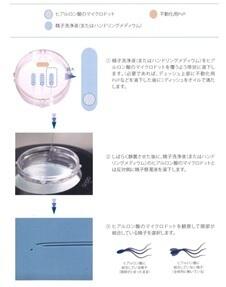 |
スパームセパレーター
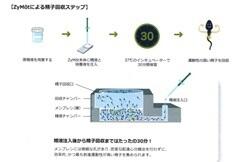
動精子を回収するために通常、密度勾配遠心分離法を行いますが、遠心分離中に精子DNAに影響を与えることがあると言われています。スパームセパレーターは密度勾配遠心分離を行わずに効率的に前進運動性が高い精子を集める方法です。
 |
 |
精子クロマチン構造検査(DFI検査)
| 精子クロマチン(DNAとタンパク質の複合体)の損傷状態を調べることで精子の質(DNAの状態)を判定することができます。クロマチン損傷精子の割合が多い場合には自然妊娠や人工授精による妊娠の可能性が低くなることや流産率が高くなることが報告されており、原因となる疾患の治療や生活習慣の改善をすることが勧められます。 | 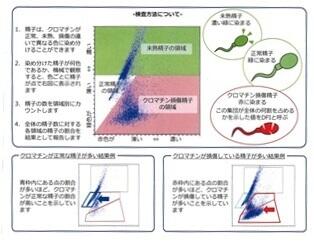 |
接着因子含有培養液の使用
ヒアルロン酸は物理的保護作用を持ち、生理的接着剤として着床促進が期待されている物質です。子宮内膜と胚の表面にはヒアルロン酸接着分子が発現しており、適切な濃度のヒアルロン酸を含む培養液を移植時に使用することにより、胚の着床率や妊娠率の向上を目指しています。
アシステッドハッチング(AHA)
|
凍結胚は卵子の外側を覆っている透明帯が胚凍結により固くなることがあり、凍結胚の融解後に透明帯が破れず、孵化が出来ずに着床できなくなる可能性があります。このため、アシステッドハッチング(AHA)技術により、移植前の胚の透明帯にあらかじめ穴をあけたり薄くすることにより孵化を手助けし、妊娠率を向上させることができます。 AHAにはいくつかの方法がありますが、当院では、レーザーシステムを用いることで操作が簡易で時間も短く安全に行えます。 |
レーザーシステム(Saturn 5レーザーシステム;RI) |
胚盤胞移植
自然妊娠の場合、卵管膨大部で受精した受精卵(胚)は分割をしながら卵管から子宮に移動し、受精から5~6日目に胚盤胞の状態で子宮に到達して子宮内膜に着床しますので、体外受精の胚移植においても胚盤胞移植はより自然に近い状態で胚を子宮内に戻すことができるのではないかと考えられています。胚培養の時点で胚の選別が行われるため、胚移植あたりの妊娠率は高くなりますが、胚盤胞まで到達しなければ胚移植することができず、このような例の中には初期胚の段階で移植していれば妊娠出来た例が含まれていた可能性もあるので、当院では年齢や得られた胚の数、状態により、患者さんと個々に相談して胚凍結、移植時期について決定しています。
二段階胚移植
同一周期に初期胚と胚盤胞を二段階で移植する方法です。最初に子宮内に戻した初期胚が子宮内膜の準備を行い、後から戻す胚盤胞の着床を促すという考えから行われます。当院では胚盤胞を複数回移植しても妊娠しなかった場合に行っています。
サプリメント
DHEA(Dehydroepiandorosetone)
卵巣機能低下した患者さんに男性ホルモンであるDHEAを投与することで排卵機能が改善することがあります。妊娠が確認された場合は中止します。
葉酸含有サプリメント
妊娠初期の数週間に胎児の脳や脊髄、中枢神経にとって、とても重要な神経管が形成されますが、その形成に母体が摂取する葉酸の量が大切です。葉酸は水に溶けやすく、熱に弱いため、普段の食事から毎日必要な量をとるのはとても大変です。葉酸は妊娠1ヶ月以上前からとることが推奨されています。
ラクトフェリン
母乳中にも含まれる抗菌ペプチドで、子宮頚部からも分泌され、腟の浄化作用の役目を担っています。慢性子宮内膜炎の予防、治療に有用と考えています。
ビタミンD
一部のキノコ類を除いて、普段摂取する食事にはほとんどビタミンDは含まれておらず、日光の紫外線によってビタミンDを生成する必要がありますが、普段紫外線を回避しているとビタミンD欠乏になることがあります。
ビタミンDは妊娠維持に必要な免疫制御の役目を担っており、胚、あるいは胎児に対し免疫学的拒絶が起きると、許容に働くTh2細胞と拒絶に働くTh1細胞のバランスが崩れてしまうことがあります。血中ビタミンD値が30ng/ml未満の場合にはビタミンDサプリメントを摂取する方法があります。
慢性子宮内膜炎
子宮鏡検査
慢性子宮内膜炎と着床不全の関連について着目されています。
慢性子宮内膜炎に特徴的な所見
当院では非常に細いファイバースコープで検査するので麻酔なしでも痛みはほとんどありません。抗生物質や子宮鏡下手術で慢性子宮内膜炎は治療可能です。 |

マイクロポリープ 
充血(strawberry aspect) |
子宮内フローラ(子宮内細菌叢)
健康な女性の腟や子宮内の生殖器にはラクトバシルス属の菌が多く生息しています。何らかの理由によってこの菌が減ると、細菌性腟症をはじめとする様々な婦人科疾患が引き起こされます。従来の細菌検査では微量の菌を把握することは困難でしたが、子宮内フローラでは次世代シーケンサーを用いて、一度に大量のDNA配列を解読することで、試料に含まれる全ての細菌のDNA配列を解読し子宮内膜に慢性的な炎症を引き起こす菌の有無、菌種について同定が可能です。
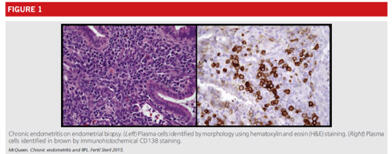
免疫染色組織検査(CD138)
|
子宮鏡下検査で慢性子宮内膜炎に特徴的な所見があった場合に、同部位の組織検査を行う場合があります。免疫組織検査で形質細胞(CD138)が多数認められた場合に慢性子宮内膜炎の状態にあると考えられています。 抗生物質や子宮鏡下手術で慢性子宮内膜炎は治療可能です。 |
 |
子宮内膜着床能検査(ERA)
子宮内膜の着床時期が通常の時期と異なっている場合があり、ERAを受けた患者さんの30%近くで着床時期がずれていたという報告があります。ERAでは子宮内膜受容に関する248個の遺伝子発現を分析し、子宮内膜の受容時期について調べることができます。着床時期がずれていた場合にはその患者さんの最適な着床時期を特定し、個別化胚移植を可能にします。
心理カウンセリング
不妊治療は精神的負担が大きいものです。ストレスがたまってきたときに話をできる場があれば気持ちが楽になります。心理カウンセリングをうけることで、着床環境にもよい影響があればよいと考えています。
多嚢胞性卵巣(PCO)
多嚢胞性卵巣は排卵障害、胚の質低下の原因になることがあり、下記の治療を行っています。
ダイエット
Body mass index(BMI)が25kg/m2以上の場合、治療の第一選択は減量です。4~8週のダイエット期間と5~10%の減量を当初の目標とします。
排卵誘発剤
内服排卵誘発剤のセキソビッド、あるいはクロミッドを内服します。
ゴナドトロピン療法
内服排卵誘発剤が無効の場合にはFSH、あるいはhMG注射製剤を使用しますが、多胎妊娠や卵巣過剰刺激症候群の心配があります。
インスリン抵抗性改善薬(アクトス、メトフォルミン)
| 排卵誘発剤で排卵がみられず、インスリン抵抗性を認める場合に併用します。 | 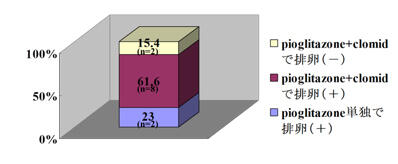
逸見博文 第26回日本受精着床学会で発表(2008) |
多嚢胞性卵巣多孔術
|
腹腔鏡で両側卵巣に小孔をあける方法です。 術後の自然排卵率は74%と報告されており、ゴナドトロピン療法と同等の排卵率でありながら、多胎妊娠や卵巣過剰刺激症候群のリスクは低いことが特徴です。 |
 |
体外受精・胚移植
卵巣過剰刺激症候群のリスクはゴナドトロピン療法と同様ですが、採卵後に全胚凍結することでリスク軽減できます。また、移植胚数をコントロールすることで多胎妊娠を予防することが可能です。
未成熟卵の体外成熟培養(IVM)
PCOS(多嚢胞性卵巣症候群)では、卵巣刺激により重症OHSS(卵巣過剰刺激症候群)のリスクがあり、また低刺激法による採卵でも未熟卵や変性卵が出来ることがあります。このようなPCOSの方を対象に、IVMを行っています。
IVMとは、排卵誘発刺激をごく少量実施するか、もしくは全く行わず、卵巣の小卵胞より未成熟卵子を採取し体外成熟後に授精を行う方法です。
子宮内膜菲薄化
ビタミンC・ビタミンE
| 排卵期や着床期の子宮内膜厚が7.0㎜未満の場合、妊娠率が低下する傾向にあります。薄くなった子宮内膜を厚くすることは困難ですが、当院では着床期子宮内膜血流を増加させる目的に脳血流改善薬であるトレンタールを使用し、また、着床期子宮内膜に悪影響を与える活性酸素を抑制させる目的にビタミン剤(ビタミンC、E)を使用し、菲薄化した内膜環境に対処しています。 | 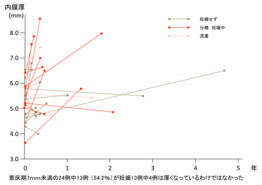
東口篤司 薄い子宮内膜による着床障害への対応. 産婦人科治療. 2010 |
G-CSF(Granulocyte colony-stimulating factor)
年米国エール大学からG-CSFを子宮腔に注入する方法が発表されました。4例に施行して3.0~6.5mmだった内膜が7.3~10.2mmになり、4例すべてが妊娠したというものです。子宮内膜の発育にはG-CSFなどいろいろなサイトカイン(たんぱく質の一種)が関与していることが知られています。
早発卵巣不全(POI)
POIは40歳未満のFSH高値となる無月経を示す卵巣機能不全です。血中FSHを低下させるホルモン療法を行い、FSHが低下したら排卵誘発剤を使用して、卵胞発育を目指しています。